05.08.2021 - 21:50
Un any i mig de pandèmia, diverses menes de vaccins desenvolupats amb eficàcia i seguretat, un percentatge altíssim de població europea vaccinada… I, malgrat tot, ja hi ha més de quatre milions de morts al món i això encara no s’ha acabat.
Per què? La raó fonamental per la qual el malson continua rau en un fet clau: no s’ha frenat la transmissió. Independentment que aquest virus ja sorgís amb molts números per a ser difícil d’erradicar, hi ha tres obstacles que dificulten d’aturar la pandèmia, dos dels quals tenen solució, encara que requereix voluntat, mitjans i una direcció eficaç de les mesures de control per part de qui més en sap –que, per desgràcia, no sol coincidir amb qui té més poder. El tercer és l’amenaça de debò.
Primer obstacle: la vaccinació avança molt lentament
Les dades dels països occidentals no són prou per a valorar aquest aspecte. El virus no distingeix entre fronteres ni rendes per càpita i a molts països la vaccinació és testimonial –per no dir inexistent. Cal recordar que som davant una pandèmia que afecta tot el planeta. Si es frena el seu avanç en una part, però s’expandeix en unes altres, s’aconsegueix poca cosa.
Com solucionem aquest primer obstacle? S’han d’aplicar les mesures necessàries per a la producció industrial de vaccins i procurar que la distribució i administració es faci homogèniament pertot el planeta i es doni prioritat biosanitària a la vaccinació en massa.
Segon obstacle: els vaccins no eviten el contagi
Els vaccins aprovats i comercialitzats ens protegeixen molt eficaçment contra la covid-19, és a dir, contra els efectes derivats de la infecció per SARS-CoV-2, Però no ens protegeixen al 100% del contagi. Podem infectar-nos malgrat estar vaccinats i, encara que no emmalaltim greument, serem vectors de transmissió.
Sobre això, s’espera amb impaciència la comercialització d’un dels vaccins que el Centre Nacional de Biotecnologia (CNB-CSIC) espera treure a principi de l’any vinent. A diferència dels vaccins aprovats fins ara, el de l’equip encapçalat per l’investigador valencià Luis Enjuanes, del CSIC, tindrà l’avantatge de ser administrat per via nasal. Això permetrà de combatre el virus des de les vies respiratòries mateixes i d’interceptar el camí natural d’entrada.
A més, tindrà una segona virtut biotecnològica encara més esperançadora: com que és una molècula derivada de l’ARN del SARS-CoV-2 mateix –cosa que s’anomena un replicó–, serà autoamplificable. Dit d’una altra manera, la dosi del vaccí –d’ARN–es podrà multiplicar 5.000 vegades dins de cadascú. D’aquesta manera, qui rebi aquest vaccí tindrà una immunitat esterilitzant, és a dir, no solament no emmalaltirà, sinó que no s’infectarà ni, cosa més transcendent a escala pandèmica, tampoc no transmetrà el virus.
Mentre no arriba aquest vaccí, com ho solucionem?
Cal mantenir les mesures de seguretat tot i estar vaccinats, escoltar els científics i, per què no dir-ho, ignorar els polítics que posen per davant el rèdit electoral d’una notícia no contrastada a l’interès biosanitari de la població. En un article que acaba de publicar l’OMS, hi ha la millor informació actualitzada per a conèixer les mesures de salut pública més aconsellables en cada situació.
Tercer obstacle: el virus muta
El virus, com tota entitat biològica, està sotmès a l’acció dels agents mutagènics i, conseqüentment, evoluciona i origina variants noves. És important d’aclarir que tendim –molt erròniament– a considerar que tota variant nova és més infecciosa, més virulenta –amb més capacitat de generar patologies– i més contagiosa que no les anteriors. Això és radicalment fals. Els virus, especialment els del grup del SARS-CoV-2, són especialment negligents quan fan còpies del seu material genètic i, per tant, muten moltíssim.
La immensa majoria de mutacions o bé acaben essent letals per al virus mateix o bé no impliquen un perill addicional per a la nostra espècie. El maldecap és que el virus està extraordinàriament disseminat i hi ha una taxa de replicació alta, de manera que les possibilitats que entre la immensitat de variants que s’originen n’hi hagi una d’especialment perillosa per a la nostra espècie es multipliquen exponencialment.
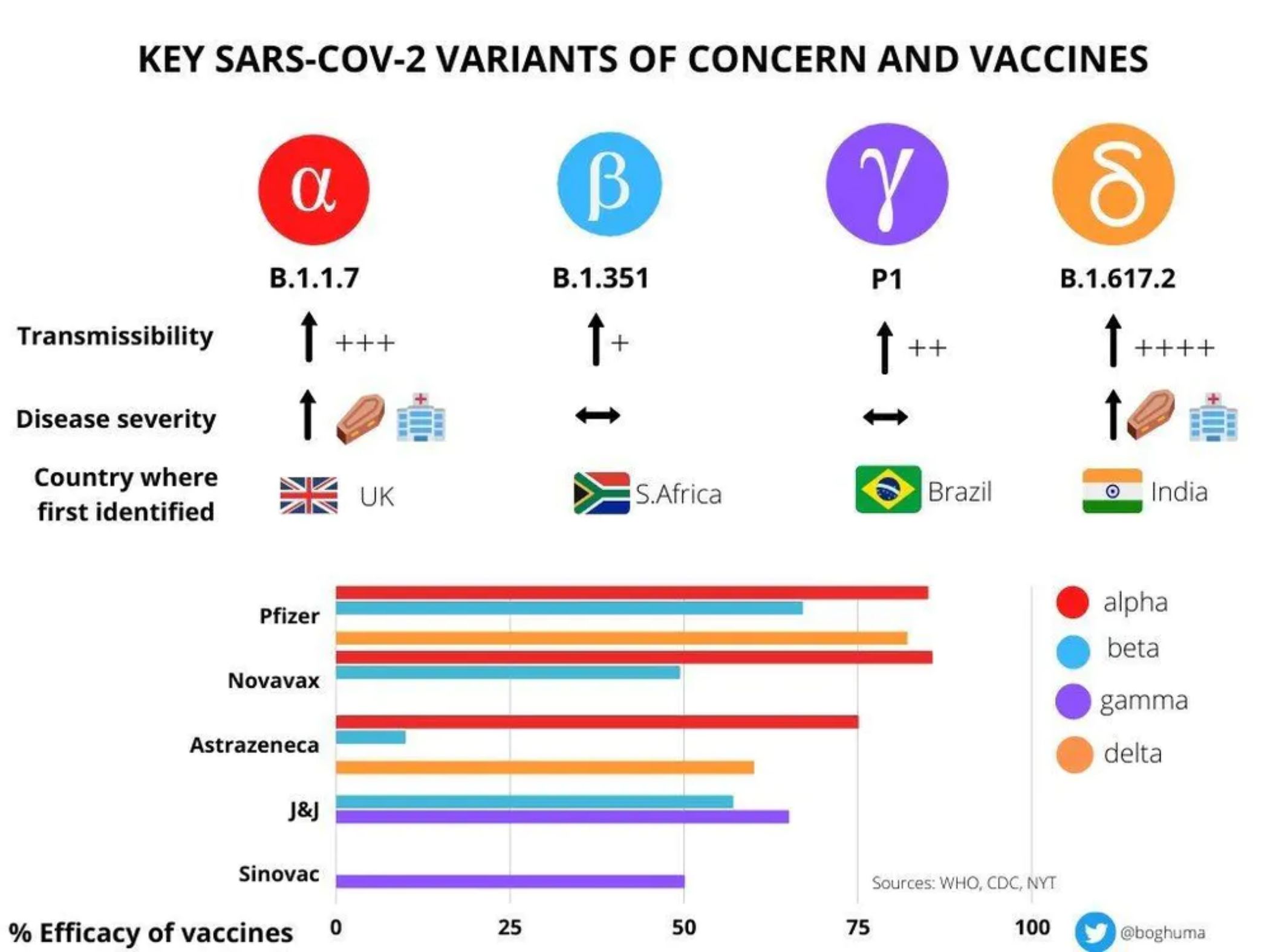
L’ECDC (European Centre for Disease Prevention and Control) va actualitzar les darreres variants genòmiques aparegudes del SARS-CoV-2 i les va agrupar en quatre categories:
- Variants preocupants (VOC, de variant of concern, en anglès), en què hi ha les més conegudes, els dos subtipus d’alfa (Regne Unit), la beta (Sud-àfrica), la gamma (Brasil) i la delta (Índia), que preocupa especialment. Les seves propietats genòmiques, l’evidència epidemiològica i les dades obtingudes in vitro han tingut un impacte significatiu en la transmissibilitat de virus, la severitat i la immunitat adquirida pels vaccins d’abans que apareguessin.
- Variants d’interès (VOI, de variant of interest, en anglès), en què hi ha les variants eta (Nigèria), theta (Filipines), els tres subtipus de kappa (Índia) i la lambda (Perú). Podrien tenir un impacte negatiu, però les dades encara són insuficients per a afirmar-ho rotundament.
- Variants sota supervisió. Hi ha vint-i-una variants de què encara és prematur per a aportar dades significatives sobre les seves característiques.
- Variants descatalogades. Els dos subtipus de variant èpsilon (USA) s’han inclòs en aquesta categoria perquè ja no circulen i van estar actives durant molt de temps sense cap impacte en la situació epidemiològica general.
Els maldecaps de les variants
L’aparició constant de variants implica dues menes de maldecaps molt diferents i molt preocupants:
- Maldecaps a escala individual. Les VOC tenen un impacte significatiu en la gravetat de les patologies desenvolupades pels infectats no vaccinats. Afortunadament, en la majoria dels vaccinats les infeccions es desenvolupen d’una forma lleu o asimptomàtica, encara que amb símptomes persistents. Per tant, i referent a això, el missatge a la població continua sent el mateix: cal vaccinar-se passi el que passi.
- Maldecaps a escala poblacional. Aquestes variants també impliquen un impacte significatiu en la transmissibilitat, un gran obstacle per a tallar l’expansió de virus i controlar la situació epidemiològica. S’hi afegeix el fet que no tots els vaccins protegeixen de la mateixa manera per a les menes diferents de variants, per la qual cosa pot ésser que hi hagi una situació de revaccinació constant fins que no es trobi la manera definitiva d’aturar el SARS-CoV-2.
En qualsevol cas, és fonamental tenir una idea de com està canviant el virus perquè, com afirma Massimo Palmarini, director del Medical Research Council de la Universitat de Glasgow, la integració de les dades epidemiològiques amb els experiments obtinguts en els laboratoris serà clau per poder predir el que farà el virus i poder avançar-nos a les seves accions.
Mentrestant, haurem d’acostumar-nos a estar una mica com Bill Murray a Atrapat en el temps, encara que substituint la marmota per aquest espantós i pesat virus.
A. Victoria de Andrés Fernández és professora titular en el Departament de Biologia Animal a la Universitat de Màlaga. Aquest article es va publicar originalment a The Conversation.